最新动态
NEWS



权威专家王煜非教授最全干货分享:聚焦POCT血糖仪的使用和管理
华广瑞特控糖小助手 2021-09-27 09:29:23
近年来,POCT血糖管理作为临床检验领域新出现的一种检验手段,凭借快捷、灵敏、高效、不受场所限制、检验周期大幅度缩短等优势,得到各院和医疗机构的大力推广和普及。然而,在实际操作中,许多临床科室仍存在着:对POCT产品使用操作不规范;对检测患者信息与检测结果相关数据管理不完善,导致数据记录不一致;对POCT产品普遍缺乏必需的质量控制等问题,很大程度上影响了糖尿病患者的就诊有效性和院内血糖精细化管理工作的效率及效果。
就以上问题,近日知名血糖管理品牌华广瑞特携手资深内分泌专家王煜非教授,召开了一场主题为“智慧医疗下的血糖监测及管理应用”的学术直播会议。围绕如何实现规范化、标准化的POCT管理,帮助医务工作者提升相关实践技能,更好的为患者服务为主题,王煜非教授分享了自己的心得体会。
以下为王煜非教授分享的会议内容摘录:
专家介绍:王煜非教授,上海交通大学附属第六人民医院、上海市糖尿病研究所、上海市糖尿病重点实验室教授,长期从事糖尿病实验室诊断和胰岛移植治疗1型糖尿病等研究工作。
在本次学术会议中,王煜非教授结合了有关行业、政策背景,就“影响血糖监测的重要因素及POCT操作规范”做出详细解读。
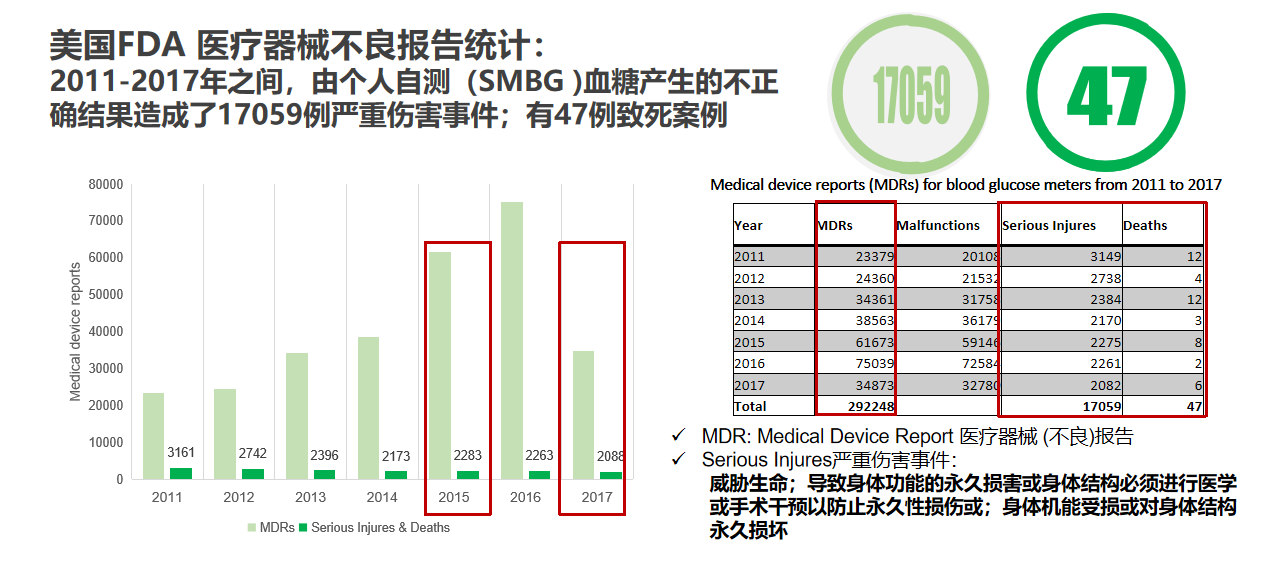
国内外研究表明,糖尿病不是一种简单的疾病,由此引起的一系列并发症,对于患者的生命健康产生了巨大影响。美国FDA 医疗器械不良报告统计显示,不精准的血糖检测,可能会给患者带来严重伤害事件:2011-2017年之间,由个人自测(SMBG )血糖产生的不正确结果的292248案例中,17059例超一半人群演变为严重伤害事件,甚至还有47例致死案例。作为糖尿病防治工作的重要组成部分,血糖监测的准确性尤为值得我们关注。
国内外血糖监测相关标准规范
2014年,FDA(美国食品和药物管理局)分别制定了家用和临床用血糖仪指南,将医用和家用血糖系统进行分类管理。欧盟和美国已经使用了更加严苛的2013版标准,包括对POCT的明确标准及其非精准性应用场景的详细要求,但中国等多国目前仍在使用2003版检测标准(ISO 15197: 2003),包括POCT (CLSI C30-A2)。
血糖仪的准确度影响着血糖变异性和达标率。数据研究表明,降低血糖监测系统偏差,可减少血糖变异性,提高患者有效就诊率;血糖监测系统检测误差越大,血糖控制效果越差,越易导致血糖显著波动、HbA1c升高、低血糖漏诊和发生风险增加等不良预后。因此,各院内建立相关血糖仪临床操作和质量管理规范,势在必行。
影响血糖监测准确的主要因素1971年9月14号,第一台便携式血糖仪拿到了国际专利证书,由此标志着便携式血糖仪正式的诞生。POCT血糖仪的发展至今约有50年的历史,经过半个世纪以来的不断地升级迭代,便携式血糖仪在整个血糖管理的体系中,检测准确性有了大幅度的提升,抗干扰能力越来越强,并且能够做到实时反映血糖变化,从而便于临床诊断和及时调整药物的配合治疗,有效的避免糖尿病并发症带来的危害。因此,便携式血糖仪的受众程度和行业发展潜力也越来越高。
2011年,国家卫健委(原卫生部)就曾发布一系列文件,对POCT血糖管理和质量控制进行规范。其中,对医用血糖仪管理的基本要求有如下几点:1.建立健全血糖仪临床使用管理的相关规章制度和管理规程;2.评估和选择合适血糖仪;3.定期组织医务人员的培训和考核;4.建立血糖仪检测质量保证体系(室内质控、室间质评、实验室比对)。
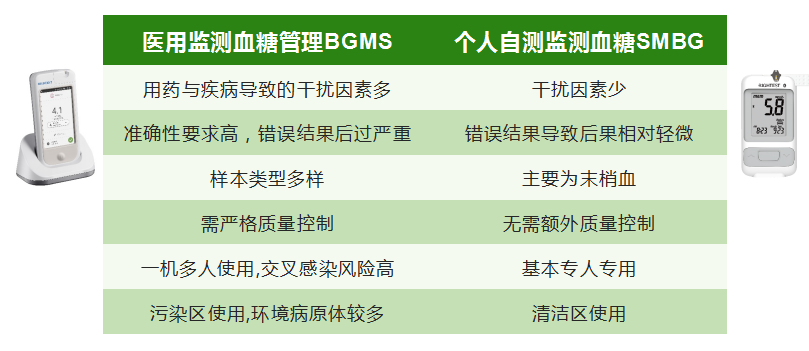
2012年针对全国医疗机构的POCT血糖仪临床使用现状调查显示,目前,国内血糖仪临床使用总体达标率仍然有待提升,其中有21%的样本属于“不符合”的情况。2015年全国三级医院内分泌代谢科POCT-BG使用调查显示,68%室内床旁血糖仪质控依然需要依赖厂家协助完成。
由于便携式血糖仪多采用末梢血血糖检测的方式,影响检测结果的因素也相对较多,如血糖仪本身的准确性因素、干扰性因素、动脉与静脉血样差异以及操作者技术因素等等。
便携式血糖仪往往采用测全血的方法,而全血的血糖与静脉的血清血浆存在多种差异;或每个便携式血糖仪的原理、酶电极法可能不尽相同,因此产品的抗干扰性也不同,如受到氧气的影响,其他糖类物质的干扰,高浓度的还原型药物的影响等等;或操作者技术因素,如操作不当、血量不足、局部挤压、更换试纸批号但校正码未换或试纸保存不当等,都非常容易影响血糖监测的准确性。
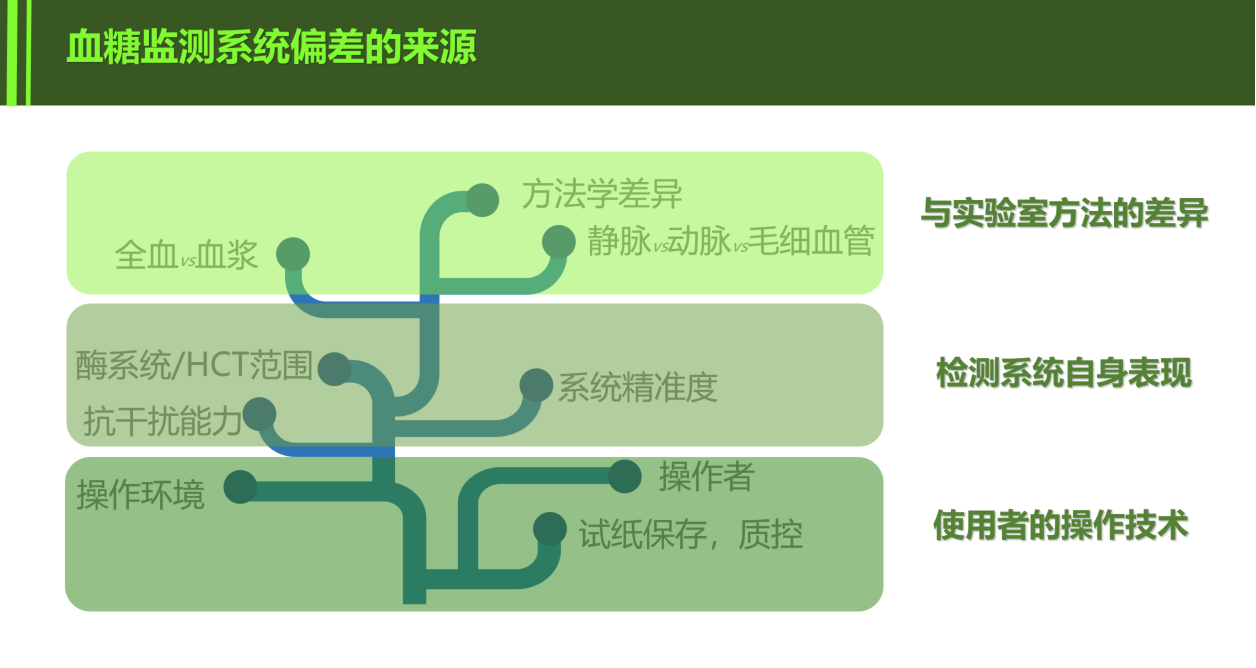
综上,我们可以将血糖监测系统偏差的来源归纳为几个方面:与实验室方法的差异、检测系统自身表现的差异、使用者操作技术的差异。其中,使用者操作不当是大部分错误结果的来源。
由于POC是由非检验资质的人员和科室来来进行临床操作的,所以,使用者需要进行一定的培训与考核,比如,检查手指的清洁程度;血滴的质量如何(是否有残留酒精、是否弃置第一滴血、血量是否合适);是否有操作错误;是否保持血糖仪的清洁;是否进行过适当的培训和反复的训练;质控把关如何等。
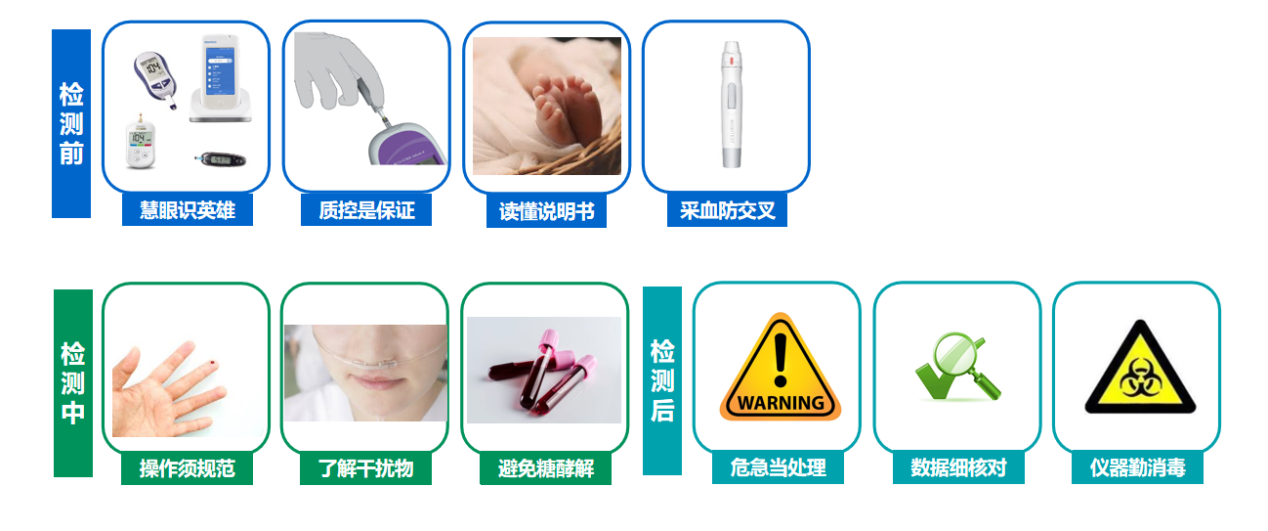
院内POC血糖监测十大关键点
POC血糖监测的正确流程是什么?检测过程中,哪些细节需要使用者知悉?在本次学术直播会议中,王煜非教授向大家分享了十大关键点。
检测前:1、慧眼识英雄:应当选用医用血糖仪,并进行性能验证以确保血糖仪质量;2、质控是保证:每天都要进行质控测试,未通过质控需要分析原因并进行调整;3、读懂说明书:选用血样样本类型前,应该确认血样符合仪器说明书或注册证;4、采血防交叉:采血都需要使用全新一次性采血针,不能用采血笔为不同患者采血。
检测中:1、操作须规范:避免在输液一侧手采血;2、了解干扰物:熟悉常见干扰物质,并对干扰物质保持警惕;3、关注糖酵解:如使用静脉或动脉血比对,应在30min内完成检测,减少糖酵解的影响。
检测后:1、危急当处置:每一位操作者都是危急值的第一负责人,务必熟知危急值和仪器报警标识;2、数据细核对:检测后抄写错误时有发生,需要仔细核对抄写结果,或使用自动传输设备;3、仪器勤消毒:每台仪器都应该定期充分消毒,最大限度降低生物污染风险。
最后,王煜非教授指出,近年来信息化POCT血糖监测迎来较快发展,相继在国内多个标准中得到推荐,从2010年《医疗机构便携式血糖检测仪管理和临床操作规范(试行)》、2015年《中国血糖监测临床应用指南》,到2016年《便携式血糖仪临床操作问题和治疗管理规范中国专家共识》,我们不难看出,院内信息化血糖管理及其质控体系正在逐步走向规范化。对此,相关从业者也应重视并紧跟这一时代趋势,积极学习并完善POCT质量管控和规范化管理,从根本上把控医疗质量,为病患提供更完善精准的医疗服务。
本文内容仅为血糖监测科普、产品功能介绍,不构成诊疗建议,不涉及疾病治疗方案,具体诊疗请遵医嘱;产品使用请严格按照产品说明书操作。



































 粤公网安备 44030902002380号
粤公网安备 44030902002380号 